www.echographie-articulaire.fr

C1- Pour quoi viennent nos patients ? :
L’épicondylalgie latérale est la cause reine d’exploration du coude par échographie. Ce symptôme nécessite l’analyse de l’insertion tendineuse épicondylienne latérale mais aussi, de façon systématique, de l’articulation huméro-radiale et de la branche profonde du nerf radial. Tous surviennent volontiers sur un terrain d’hypersollicitation mécanique. L’échographie est typiquement indiquée en cas de doute diagnostique ou de non-réponse au traitement bien conduit. Sur le versant médial du coude le nerf ulnaire est, au sein du tunnel du même nom, la seconde cause de souffrance nerveuse du membre supérieur et représente l’autre cause classique d’exploration du coude par échographie. Plus rarement seulement, d’autres structures motivent l’examen échographique : les tendons épicondyliens médiaux ; le tendon distal du biceps brachial; celui du triceps brachial ; le ligament collatéral médial.
C2- L’arthrose du coude est un piètre motif d’exploration du coude par l’échographie.
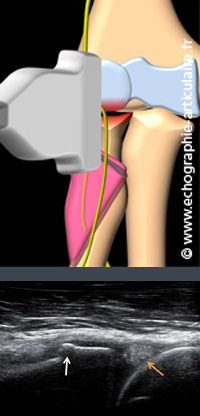
Elle est en général détectée par la radiographie, qui garde toute sa place dans l’exploration d’une épicondylalgie latérale, puis précisée par l’arthroscanner quand un projet chirurgical se dessine. Douleur et raideur en sont les maîtres symptômes. En échographie l’arthrose s’exprime néanmoins précocement, dans certains cas par de petits remaniements ostéophytiques du rebord de la tête radiale qui doivent attirer l'attention. Une coupe sagittale de l’interligne huméro-radial doit donc, de principe, débuter toute exploration d’une épicondylalgie latérale et plus largement toute exploration du coude. Une lame d’épanchement peut notamment être vue dans le récessus huméral, refoulant la graisse intracapsulaire extrasynoviale qui le jouxte en avant.
Légende des images: patient de 53 ans, travailleur de force, consultant pour douleur latérale du coude et suspect de tendinopathie épicondylienne latérale. L'analyse systématique de l'articulation dès le début de l'examen, dans un plan sagittal, permet de noter un petit ostéophyte marginal de la tête radiale et oriente vers l'hypothèse d'une arthropathie de l'articulation huméro-radiale. En observant attentivement le capitelum (image osseuse rond à droite de l'image), on note sans difficulté qu'il existe un amincissement majeur du cartilage hyalin de son versant antérieur et inférieur (flèche orange), signant la présence d'une arthrose déja avancée. Cliniquement, la présence d'un flessum relatif du coude, de notions de craquement et d'une douleur à la palpation élective de la tête radiale orientait en fait déja bien vers ce diagnostic.
C3- L’échographie du coude est un examen performant dans le diagnostic de la tendinopathie d’insertion épicondylienne latérale.
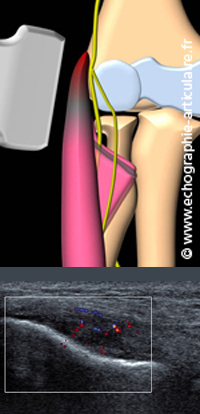
Cette question est primordiale quand on connait d’une part la spécificité parfois insuffisante de l’examen clinique à l’égard des diagnostics différentiels de cette maladie (vasculaires, nerveux, articulaires…) et d’autre part l’ampleur de son impact économique et social. L’utilisation aveugle des critères usuels de tendinopathie (épaississement, hypoéchogénicité, perte de l’architecture fibrillaire, clivage, calcifications…) est sujette à caution. Il n’est, en effet, pas si rare de rencontrer ces signes chez des sujets parfaitement indemnes de douleur latérale, comme cela est souligné dans une vaste étude publiée il y a quelques années (1). Il suffit, pour s’en convaincre, de regarder de façon systématique le tendon controlatéral de nos patients et d'y constater la prévalence de modifications pourtant strictement asymptomatiques. Malgré son caractère rétrospectif, la pertinente étude de Levin a l’intérêt de souligner le risque de faux positif sur la base des seules images échographiques (VPN 50-55%) et la forte variabilité interobservateur (k= 0,29). En pratique quotidienne, deux signes échographiques nous semblent cependant plus fortement prédictifs de la douleur tendineuse aux épicondyliens latéraux: la douleur élective au passage de la sonde, données non intégrée dans l’étude citée au-dessus (oui, c’est un signe de l’examen échographique !); l’hypervascularisation en doppler couleur, qui témoigne en outre du caractère actif de la souffrance tendineuse. Pour Etienne Cardinal, la compressibilité du tendon par la sonde est également un signe de grande valeur qui résulterait de la fibrillation et de la création d’espaces vasculaires au sein du tendon malade (comprenons ici qu’un tendon indolore ne se comprime pas). C’est un phénomène qu’il a dénommé « ténomalacie » (2).
Légende des images: patient de 42 ans souffrant de cervicalgies et d'une douleur épicondylienne latérale assez convaincante à l'examen clinique. Un diagnostic de syndrome de la traverée thoracobrachiale a toutefois été évoqué sur un echodoppler récent. L'alignement dans sa longueur de l'insetion épicondylienne latérale montre un aspect hypoéchogène suspect du tendon tandis que le tendon controlatéral est sain. L'examen en doppler couleur confirme la présence d'une franche hypervascularisation, signant la présence d'une tendinopathie acdont on peut affirmer qu'elle contribue, au moins en partie, aux symptômes du patient.
C4- La souffrance de l’insertion épicondylienne latérale peut être segmentaire.
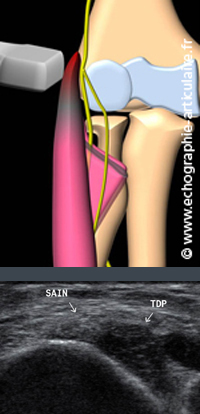
Il n’est pas rare qu'un tendon d’apparence saine sur la coupe longitudinale de référence s'avère en fait être le siège d'une authentique de tendinopathie mais n'atteignant qu'une partie de l'enthèse. Ce phénomène trouve son explication dans le fait que l’enthèse commune des épicondyliens n’est pas une, mais bien la résultante de plusieures enthèses qui, au gré de sollicitations mécaniques propres, peuvent souffrir indépendamment. Cette architecture fine de l’enthèse a, de façon pertinente, d’ailleurs été documentée récemment en IRM (3).
Légende des images: patiente manipulatrice radio de 38 ans, porteuse de douleurs épicondyliennes depuis plusieurs mois. L'analyse du tendon dans un plan axial montre qu'une partie des fibres est saine, parfaitement échogène et réfléchissante, tandis qu'une autre partie est en souffrance sous forme d'un épaississement net avec hypoéchogénicité. Cet aspect de tendinopathie "partielle" est possible et ne doit pas être méconnu.
C5- La branche profonde du nerf radial est une cause rare mais possible de douleur latérale du coude.
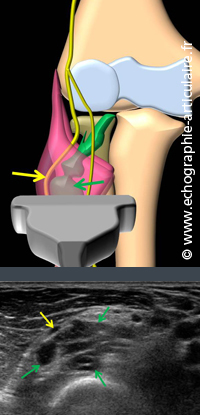
Le mécanisme par lequel cette branche motrice du nerf procure une douleur, en regard du galbe antéro-latéral et proximal de l’avant-bras, est un mystère. La compression survient en général au sein du tunnel radial et en particulier lors du passage de l’arcade de Fröhse, marquant l’entrée d’un espace situé entre les deux chefs du supinateur (4). On aimerait bien, à l’égal du nerf médian au poignet ou du nerf ulnaire au coude, pouvoir se fier à l’existence d’une hypertrophie focale du nerf à ce niveau pour en affirmer la souffrance. Ce signe est malheureusement fréquemment rencontré chez le sujet asymptomatique, mettant en défaut sa valeur prédictive. Outre la mise en évidence d’une masse compressive sur le nerf (kyste, lipome, malformation veineuse…) ou d’une tumeur neurogène (schwanomme), aucun signe totalement fiable n’existe pour affirmer la souffrance de cette branche profonde du nerf radial en échographie.
Légende des images: patient de 58 ans souffrant d'une douleur épicondylienne latérale depuis six mois. L'examen échographique réalisé dans le plan axial montre une image faiblement échogène, polylobée, infiltrant les fibres du muscle supinateur et réfoulant en surface la branche profonde du nerf radial. Un fin pertuis provenant de l'articulation huméro-radiale(non montré) a permis de prouver l'origine articulaire du kyste.
C6- Comme dans tout syndrome canalaire nerveux, le rôle de l’échographie en cas de souffrance du nerf ulnaire au coude est double : affirmer la souffrance nerveuse ; en déceler la cause.
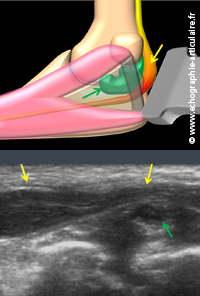
Ce syndrome canalaire résulte le plus souvent de la compression du nerf par le ligament d’Osborne, tendu entre l’épincondyle médial et l’olécrâne. A l’égal du nerf médian ou de la branche profonde du nerf radial, l’obtention d’une vue longitudinale du nerf sur un coude en extension offre une élégante représentation de ce point de passage du nerf sous son arcade protectrice. Il n’existe, toutefois, pas de critère échographique d’anormalité du ligament d’Osborne mais kystes, lipomes ou synovites sont parfois retrouvés. La spécificité des signes de souffrance mérite d’être questionnée. Le nerf est volontiers hypoéchogène et parfois épaissi du fait de contraintes physiologiques en friction et étirement qu’il subit dans la vie quotidienne. Toutefois, Brasseur a montré qu’une surface de section supérieure à 11mm2 n’est que rarement normale, la valeur observée sur une population indolore se situant entre 7,9mm2 +/- 3,1 (5). La valeur seuil de 11mm2 ne doit toutefois pas être utilisée aveuglément. Elle aura d’autant plus de signification chez le patient symptomatique si un fort différentiel existe avec le coté controlatéral si ce dernier est sain cliniquement. Dans notre brève expérience, une hypervascularisation intra neurale est un signe utile et assez fréquent dans un nerf en souffrance, en se méfiant toutefois que de petites artérioles péri-neurales courent parfois juste sous la gaine nerveuse de façon physiologique. Attention, pour bien apprécier une hypervascularisation quelle qu’elle soit, de ne pas trop appuyer sur la sonde.
Légende des images: patient de 72 ans présentant des douleurs neuropathiques des quatrième et cinquième doigts. L'échographie permet d'aligner le nerf (flèche jaune) et montre son refoulement net par une synovite sou-jacente (flèche verte).
C7- L’instabilité du nerf ulnaire est un phénomène physiologique.
C8- La sémiologie échographique de la tendinopathie épicondylienne médiale rejoint en tout point celle de la tendinopathie épicondylienne latérale.
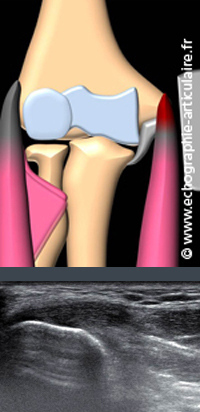
De fréquence cinq fois inférieure, elle ne revêt aucun caractère spécifique. L’échographie est indiquée en cas de douleur atypique ou de résistance au traitement bien conduit. On rappellera ici la valeur prédictive, dans notre expérience, de l’hypervascularisation intratendineuse qui ne s’observe qu’en veillant à ne pas trop appuyer sur la sonde pour ne pas comprimer les vaisseaux.
Légende des images: patiente golfeuse de 56 ans, souffrant d'une douleur épicondylienne médiale depuis plusieurs mois. La vue longitudinale du tendon montre sa souffrance hypoéchogène, sans rupture. On note sur cette image que la surface d'insertion osseuse du tendon est plus faible que pour le tendon épicondylien latéral.
C9- Tout événement douloureux brutal au pli de coude, en particulier lors d’un effort de soulèvement, est une rupture du tendon distal du biceps jusqu’à preuve du contraire.
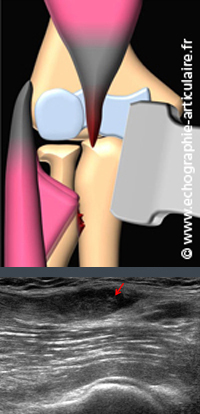
La méconnaissance de cette règle explique que, dans un nombre non négligeable de cas, ce diagnostic passe inaperçu chez des patients typiquement travailleur manuel, d’âge moyen ou plus avancé et dont le pronostic fonctionnel sera malheureusement engagé. L’examen clinique peut être pris en défaut pour deux raison : le biceps n’est qu’un fléchisseur accessoire, l’essentiel de la flexion du coude relevant du muscle brachial ; la rétraction du tendon bicipital rompu est modeste du fait d’une aponévrose accessoire le fixant distalement à l’aponévrose antébrachiale. Quoi qu’il en soit, l’examen échographique doit être réalisé à court terme, indiquant souvent une chirurgie qui doit avoir lieu dans les trois semaines. Il montre, sur une vue longitudinale, la rétraction du moignon tendineux distal au pli du coude, parfois entouré d’un hématome. Il n’existe pas de diagnostic différentiel si l’on omet les lésions du corps des muscles biceps ou brachial, qui restent exceptionnelles.
Légende des images: la survenue d'une désinsertion distale du biceps brachial était fortement suspectée cliniquement chez ce patient maçon de 54 ans rapportant une douleur brutale du pli du coude lors du port d'un sac de ciment, le matin même. Le diagnostic est confirmé en échographie par une vue longitudinale du tendon qui montre en amont son moignon et en aval la vacuité de son trajet habituel, siège d'un hématome. Exposer ce tendon dans le plan longitudinal peut être un peu difficile et requiert une coupe sagittale en hyper-supination ou, comme l'ont proposé plus récemment nos collègues strasbourgeois, une coupe coronale oblique sur un coude en semi-flexion.
C10- Le ligament collatéral médial est une cause rare mais possible de douleur chronique du coude médial.
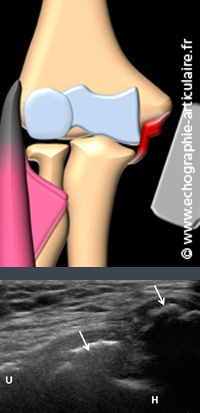
Le faisceau antérieur du ligament, le plus utile, est tendu verticalement entre l’épidondyle médial et la marge ulnaire médiale. Sa souffrance résulte de traumatismes en valgus, qui peuvent être aigus lors d’une chute sur le poignet ou répétés chez le lanceur, le « pitcher » de baseball en étant le modèle le plus représenté dans la littérature. La répétition du valgus engendre un étirement des structures tendino-ligamentaires et nerveuse en dedans et des phénomènes de compression dans l’interligne huméro-radial. C’est le « valgus overload syndrome ». Le ligament s’observe aisément en échographie en profondeur du tunnel ulnaire et en surface de l’articulation. Les signes de souffrance du ligament rejoignent, grosso modo, ceux des tendons. Un testing dynamique en valgus est également rapporté (7).
Légende de images: chez cette patiente de 29 ans porteuse de douleurs épicondyliennes médiales du coude et suspecte de tendinopathie épicondylienne médiale, l'échographie permet d'exempter le tendon et de démontrer la présence de petits foyers d'ossification au sein du ligament collatéral médial. Cet aspect témoigne de séquelles de lésions de haut grade ancienne. L'interrogatoire confirmera que les douleurs datent d'une chute sur la main, coude en extension quelques mois auparavant.
BIBLIOGRAPHIE:
1. Levin D, Nazarian LN, Miller TT, O'Kane PL, Feld RI, Parker L, et al. Lateral epicondylitis of the elbow: US findings. Radiology. 2005 Oct;237(1):230-4.
2. Khoury V, Cardinal E. "Tenomalacia": a new sonographic sign of tendinopathy? Eur Radiol. 2009 Jan;19(1):144-6.
3. Zoner CS, Buck FM, Cardoso FN, Gheno R, Trudell DJ, Randall TD, et al. Detailed MRI-anatomic study of the lateral epicondyle of the elbow and its tendinous and ligamentous attachments in cadavers. AJR Am J Roentgenol. 2010 Sep;195(3):629-36.
4. Riffaud L, Morandi X, Godey B, Brassier G, Guegan Y, Darnault P, et al. Anatomic bases for the compression and neurolysis of the deep branch of the radial nerve in the radial tunnel. Surg Radiol Anat. 1999;21(4):229-33.
5. Jacob D, Creteur V, Courthaliac C, Bargoin R, Sassus B, Bacq C, et al. Sonoanatomy of the ulnar nerve in the cubital tunnel: a multicentre study by the GEL. Eur Radiol. 2004 Oct;14(10):1770-3.
6. Okamoto M, Abe M, Shirai H, Ueda N. Morphology and dynamics of the ulnar nerve in the cubital tunnel. Observation by ultrasonography. J Hand Surg Br. 2000 Feb;25(1):85-9.
7. Miller TT, Adler RS, Friedman L. Sonography of injury of the ulnar collateral ligament of the elbow-initial experience. Skeletal Radiol. 2004 Jul;33(7):386-91.
Dernière modification de la page le 18 Octobre 2013